 A nivel mundial se estima que existen
aproximadamente 1,6 millones de ciegos; 2,3 millones de casos con disminución
de la visión y 19 millones con ceguera unilateral secundarias a injurias oculares,
lo que representa una causa importante de invalidez parcial o total con la
subsecuente pérdida de productividad y de tiempo laboral.
A nivel mundial se estima que existen
aproximadamente 1,6 millones de ciegos; 2,3 millones de casos con disminución
de la visión y 19 millones con ceguera unilateral secundarias a injurias oculares,
lo que representa una causa importante de invalidez parcial o total con la
subsecuente pérdida de productividad y de tiempo laboral.
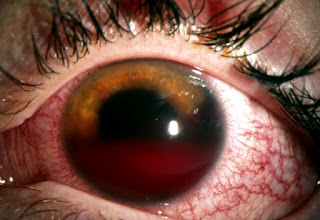
Por otro lado, la hipertensión ocular
postraumática puede manifestarse de forma inmediata o tardía, coexistir con
ángulo camerular abierto o cerrado y acompañarse de daño a otras estructuras
intraoculares como iris, cristalino, vítreo, coroides y/o retina; causantes
también de hipertensión ocular por variados mecanismos. Puede ser transitoria o
convertirse en un verdadero glaucoma.
La recesión angular es el signo más común de
lesión ocular y alrededor del 9 % de los pacientes desarrollarán glaucoma como
una complicación tardía. Usualmente este tipo de glaucoma secundario, de muy
difícil manejo por sus múltiples mecanismos de producción, requiere tratamiento
quirúrgico para lograr el control tensional deseado.
Referente a la cirugía del glaucoma, en los
últimos años se experimenta una evolución sorprendente. Aparecen nuevos
dispositivos que buscan obtener un buen control tensional con mínimas
complicaciones a través de una técnica quirúrgica sencilla y eficaz que
garantice un posoperatorio más tranquilo. Un ejemplo es el implante Ex-PRESS,
el cual es rápido de colocar y tiene alta biocompatibilidad, lo que evita la
fibrosis cicatricial.
Según diversos autores, este implante reduce la
presión intraocular (PIO) de modo similar a la trabeculectomía pero con menos
complicaciones. Tiene un diseño no valvulado, de acero inoxidable, con una
pestaña distal que previene la penetración en exceso y un espolón proximal que
evita su extrusión.
En 1998, se comercializa por primera vez por
Optonol Ltd. Inicialmente el modelo R-50 se implantó bajo la conjuntiva en
glaucomas crónicos de ángulo abierto. Pronto dio lugar a erosiones
conjuntivales frecuentes, por lo que investigadores sugirieron una nueva
técnica de implante bajo un tapete escleral.
Posteriormente, el modelo P-50 incorporó un
agujero de drenaje adicional y una pestaña más grande para prevenir la
extrusión; actualmente es comercializado por los laboratorios Alcon. Otras
complicaciones descritas son la hipotonía precoz, el hipema, el desprendimiento
de coroides, la hemorragia supracoroidea, la rotación del implante y el bloqueo
de la filtración.























